أدوية وعلاجات مرض باركنسون
لسوء الحظ ، لا توجد حتى الآن أدوية و / أو علاجات تعالج مرض باركنسون ، ولكن هناك مجموعة متنوعة من الأدوية والعلاجات التي تخفف أعراض المرض بشكل كبير. لذلك ، عندما تناقش مسار العلاج مع طبيبك ، يجب أن تقرر مدى تأثير الأعراض على نوعية حياتك وتعديل العلاج بشكل فردي وفقًا للأولوية الشخصية وفقًا لما هو مهم بالنسبة لك في حياتك اليومية (على سبيل المثال ، سيكون للمغني وفنان الماكياج نفس النوع من الاحتياجات - لأن مرض باركنسون يمكن أن يؤثر على المهارات الحركية الدقيقة والصوت ، كما أن العلاجات المختلفة لها عواقب مختلفة - مثل التحفيز العميق للدماغ الذي قد يعطل جودة الصوت والكلام). نظرًا لأنه لا يوجد مريضان يتفاعلان بنفس الطريقة مع أي دواء ، يجب أن يتحلى المرء بالصبر والصبر حتى يتم العثور على الجرعة والتوقيت والتركيب الدقيق والأكثر دقة من اجلك وكذلك العلاج المتقدم المناسب (مضخة أو جراحة) وفي الوقت المناسب لك. حتى بعد العثور على الجرعة المناسبة ، يمكن أن يكون تخفيف الأعراض جزئيًا فقط.
في المراحل المبكرة من مرض باركنسون ، هناك ميل لبدء العلاج على "إطلاق نار منخفض" وحفظ "إطلاق نار كثيف" للمراحل اللاحقة. هذا يرجع إلى سبب تأخير ظهور مضاعفات علاج ليفودوبا: التآكل وخلل الحركة.
المنطق وراء هذه الطريقة هو تجنب مضاعفات علاج ليفودوبا (التآكل وخلل الحركة). في الوقت نفسه ، (1) للأدوية الأخرى أيضًا آثار جانبية ، أكثر من ذلك و (2) لا يوجد دليل على مستوى التجارب السريرية على أن هذه الطريقة تعمل حقًا. هذا هو السبب في أنه من المهم عدم الانتظار طويلاً عند بدء العلاج بالعقاقير التي تحتوي على ليفودوبا من أجل الحفاظ على الوظيفة المثلى ونوعية الحياة الجيدة.
هناك إستراتيجية أخرى تتمثل في بدء تشغيل عقار ليفودوبا (والذي يعتبر العلاج الأكثر فاعلية ووفقًا لمحول شكل المدفع ، يعتبر ليفودوبا هو المدفع). لكن ابدأ بأقل جرعة وقم بزيادة الجرعة على مر السنين ببطء وحذر. قد تكون الآثار الجانبية للأدوية الأخرى التي لا تحتوي على ليفودوبا مشكلة كبيرة في بعض الأحيان ، لذلك حتى مع هذه الأدوية يجب أن تكون حذرًا للغاية بشأن الجرعات والسعي للوصول إلى أقل جرعة ضرورية - وأيضًا أن تكون عدوانيًا بدرجة كافية في العلاج للسماح بذلك. عليك أن تعمل قدر الإمكان.
وفقًا لمعاهد الصحة الوطنية الأمريكية (NIH)
"كان العلاج الجراحي لمرض باركنسون شائعًا في الماضي. بعد اكتشاف ليفودوبا ، اقتصر العلاج الجراحي على حالات قليلة. في أحد الإجراءات المسماة بضع الدم بالتبريد ، يتم إدخال مسبار معدني شديد البرودة في المهاد (" تتابع " "تقع في عمق الدماغ) من أجل تدمير المنطقة المسؤولة عن حدوث الرعاش. يتم إعادة هذه الإجراءات الطبية وما شابهها لاستخدامها في المرضى الذين يعانون من رعشات شديدة أو المرضى الذين يؤثر مرضهم على جانب واحد فقط من الجسم أجاب الباحثون أيضًا على السؤال بإجراء جراحي يسمى بضع الشفة ، والذي يعالج / يضر بجزء من الدماغ يسمى globus pallidus. وقد أظهرت الدراسات أن شق الشفة يحسن أعراض الرعاش والصلابة وبطء الحركة ، ربما عن طريق انقطاع مسار العصب بين Globus Pallidus و Striatum أو Thalamus ".
نظرًا لعدم وجود علاج لمرض باركنسون حتى الآن ، يتم إجراء العلاج الدوائي لمحاولة السيطرة على أعراض المرض. لا توجد أدوية مثالية لعلاج مرض باركنسون ، على الرغم من وجود العديد من التطورات الواعدة في هذا المجال. عندما يكون لدى الشخص علامات مرض طفيفة فقط ، قد يتخذ الطبيب المعالج بالتشاور مع المريض قرارًا عامًا ، بأن الخيار الأفضل هو تأجيل العلاج الدوائي إلى مرحلة لاحقة ، وفي غضون ذلك يتم التركيز على صحة جيدة. نمط الحياة ، بما في ذلك التدريب البدني ، والحد من التوتر ، وتمارين الاسترخاء والاسترخاء ، والنظام الغذائي الصحي ، والتأكد من اتباع عادات نوم جيدة والاستمرار في التعاون في المجتمع (العمل ، والأسرة ، والهوايات ، والتطوع في المجتمع ، والنشاط في مجتمعات مختلفة مثل طبعا فروع جمعية باركنسون.
وفقًا لفرضية توازن الدوبامين-أسيتيل كولين ، هناك نوعان من الرسائل الكيميائية في الدماغ: الدوبامين والأسيتيل كولين اللذين يعملان بشكل متوازن لنقل الرسائل بين الخلايا العصبية وبين العضلات. تسمح لنا هذه الرسائل بأداء مجموعة متنوعة من الحركات المنسقة.
في مرضى باركنسون ، يختل هذا التوازن بسبب فقدان بعض الخلايا المنتجة للدوبامين. تتجلى النتيجة في تصلب العضلات ، وبطء الحركة ، وصعوبة بدء الحركات ، والميل إلى القيام بحركات أصغر ، وفي بعض المرضى رعاش. لا تظهر علامات مرض باركنسون هذه إلا بعد فقد حوالي 50٪ أو أكثر من الدوبامين ، وسيستمر مستوى الدوبامين في الانخفاض ببطء لسنوات عديدة. ومع ذلك ، يختلف كل مريض بمرض باركنسون ، وسيكون معدل وطبيعة تطور مرض باركنسون مختلفين جدًا باختلاف الأشخاص.
الهدف الرئيسي من العلاج الدوائي لمرض باركنسون هو استعادة التوازن بين الدوبامين والأستيل كولين. يمكن تحقيق ذلك عن طريق زيادة مستوى الدوبامين الذي يصل إلى الدماغ ، وتحفيز أجزاء الدماغ حيث يعمل الدوبامين ، أو عن طريق منع عمل الأسيتيل كولين. في معظم الأشخاص الذين تم تشخيصهم حديثًا بمرض باركنسون ، يمكن تحقيق تحسن كبير عن طريق البدء بحذر في تناول واحد أو أكثر من الأدوية المضادة لمرض باركنسون. في الوقت نفسه ، يجب أن يؤخذ في الاعتبار "عبء مضادات الكولين" الذي يسبب التدهور المعرفي ومشاكل أخرى مثل الارتباك والهلوسة. بالطبع ، تحتوي الأدوية المضادة للكولين على نسبة عالية من مضادات الكولين ، ولكن هذه أيضًا مشكلة مع الأدوية الأخرى ، بما في ذلك مضادات الاكتئاب.
عندما لا تكون الأدوية القديمة محمية ببراءة اختراع ، يمكن "نسخها" وإنتاجها بتكلفة أقل كإصدارات عامة. من المفترض أن تخضع الإصدارات العامة لنفس متطلبات الجودة الصارمة مثل الأدوية الأصلية. في بعض الأحيان ، يوصف مريض باركنسون بنسخة عامة من الدواء الأصلي. قد يبدو هذا الدواء مختلفًا عن العقار الأصلي وله اسم مختلف ، ولكنه من جميع النواحي هو نفس العقار ولا داعي للقلق. من المهم التحقق من تساوي المادة الفعالة والجرعة. إذا كان هناك تغيير في الأعراض (والذي يمكن أن يكون بسبب انخفاض أو زيادة فعالية TL) فمن المهم إبلاغ الطبيب المعالج.
في هذه المقالة ، يظهر نوع العقار كعنوان. ستظهر أسماء الأدوية في الزيت الجنيس (عادة ما يكون اسم العنصر النشط) وكذلك في الزيت التجاري ، حيث يتم تسويقها في إسرائيل. وفي نهاية الكتيب يوجد قاموس يوضح المصطلحات الفنية في الترتيب الأبجدي: تظهر جميع المصطلحات الفنية في النص بأحرف غامقة.
تعرض هذه الصفحة جزئيًا الأدوية والعلاجات المقدمة حاليًا لمرضى باركنسون. نحن نبذل قصارى جهدنا لتحديث الصفحة لتشمل أكبر عدد ممكن من الأدوية والعلاجات.
أدوية باركنسون
مضادات مفعول الكولين
تم علاج مرضى باركنسون بشكل أساسي بهذه الأدوية قبل تقديم ليفودوبا. قد تساعد في السيطرة على الرعاش ولكن فائدتها محدودة بسبب الآثار الجانبية. إنها مفيدة بشكل خاص في تقليل العلامات الحركية لمرض باركنسون: البطء الشديد والرعشة التي تطورت نتيجة تناول الأدوية النفسية من النوع المضاد للذهان. يبدو أن مضادات الكولين تعمل عن طريق منع مادة كيميائية أخرى في الدماغ - أسيتيل كولين الذي تزداد آثاره عندما ينخفض مستوى الدوبامين. فقط حوالي نصف المرضى الذين يتلقون مضادات الكولين يستجيبون لها ، عادة لفترة قصيرة وبتأثير 30٪ فقط. على الرغم من أنها ليست فعالة مثل Levodopa أو Bromocriptine ، إلا أنها قد يكون لها تأثير طبي. تشمل الآثار الجانبية الشائعة جفاف الفم ، والإمساك ، واحتباس / احتباس البول ، والهلوسة ، وفقدان الذاكرة ، وعدم وضوح الرؤية ، والتغيرات في النشاط العقلي ، والارتباك. لذلك ، يجب توخي الحذر الشديد عند كبار السن وعند الجرعات العالية.
أمانتادين دواء مضاد للفيروسات يساعد في تقليل أعراض مرض باركنسون. عادة ما يستخدم فقط في المراحل المبكرة من المرض أو بالاشتراك مع عقار مضاد للكولين أو ليفودوبا. بعد عدة أشهر ، يتلاشى تأثير أمانتادين في نصف أو ثلث المرضى الذين يستخدمونه. يمكن أن يعود تأثيره بعد أخذ استراحة قصيرة من الدواء. للأمانتادين العديد من الآثار الجانبية ، مثل الجلد المرقط ، وتورم الساق ، والارتباك ، وعدم وضوح الرؤية ، والاكتئاب. من المزايا الكبيرة لأمانتادين أنه قد يقلل من شدة خلل الحركة. يمكن إعطاء العلاج عن طريق الوريد. يتم ذلك كمستشفى داخلي أو مستشفى نهاري على مدار عدة أيام متتالية. هناك تقارير قصصية عن التحسن ولكن هناك نقص في الأدلة عالية المستوى.
الأدوية الفموية
لا شك أن عقار Levodopa ، المسمى أيضًا L-dopa ، هو تتويج العلاج الحديث.
L-dopa هو حمض أميني طبيعي موجود بشكل طبيعي في النباتات والحيوانات. يمكن للخلايا العصبية استخدام ليفودوبا لإنتاج الدوبامين وتجديد إمداداته المستنفدة في الدماغ. تحتوي أدوية Levodopa الأكثر شيوعًا في إسرائيل ، Levopar و Dufikar و Sinemat ، أيضًا على مادة إضافية تمنع Levodopa من التحول إلى الدوبامين ، قبل أن تصل إلى الدماغ وتقلل من الآثار الجانبية للدوبامين (الغثيان بشكل أساسي).
يحتوي Levopar في إسرائيل على levodopa و benserazide و Duficar و Cinnamate يحتويان على levodopa و carbidopa. عادة يبدأ العلاج الدوائي لمرضى باركنسون بجرعة منخفضة تزداد تدريجياً حتى يشعر الطبيب المعالج والمريض بالرضا عن الاستجابة التي تحققت.
لا يمكن إعطاء الدوبامين مباشرة لأنه لا يعبر الحاجز الدموي الدماغي (الشبكة الواسعة من الأوعية الدموية والخلايا التي ترشح الدم عندما يصل إلى الدماغ). عادة ما يتلقى المرضى ليفودوبا بالاشتراك مع كاربيدوبا ، مما يؤخر تحويل ليفودوبا إلى دوبامين حتى يصل إلى الدماغ ، وبالتالي منع أو تقليل بعض الآثار الجانبية التي غالبًا ما تصاحب علاج ليفودوبا. يقلل كاربيدوبا أيضًا من كمية ليفودوبا المطلوبة.
على الرغم من أن ليفودوبا يساعد 75٪ على الأقل من حالات باركنسون ، لا تستجيب جميع الأعراض للدواء بشكل متساوٍ. يستجيب بطء الحركة والصلابة بشكل أفضل ، بينما يتم تقليل الاهتزاز بشكل هامشي فقط. قد لا تتأثر مشاكل التوازن والأعراض الأخرى على الإطلاق.
نظرًا لأن النظام الغذائي الغني بالبروتين يمكن أن يتداخل مع امتصاص ليفودوبا ، يوصي بعض الأطباء المرضى الذين يتناولون هذا الدواء بالحد من تناولهم للبروتين على العشاء فقط.
ليفودوبا دواء فعال لدرجة أن بعض الناس ينسون أنهم مصابون بمرض باركنسون ، لكنه لا يعالج المرض. على الرغم من أن ليفادوبا يمكن أن يقلل الأعراض ، إلا أنه لا يمكن أن يحل محل الخلايا العصبية المفقودة ولا يمكنه إيقاف تطور المرض.
الآثار الجانبية للدواء- ليفودوبا
الآثار الجانبية الأكثر شيوعًا هي الغثيان والقيء وانخفاض ضغط الدم والحركات اللاإرادية والأرق. في حالات نادرة ، قد يعاني المرضى من الارتباك. يتم تقليل الغثيان والقيء بشكل كبير عن طريق تناول Carbidopa مع Levodopa ، مما يزيد أيضًا من فعالية جرعة أقل. هناك أيضًا تركيبة بطيئة الإطلاق لهذا الدواء ، والتي تعطي تأثيرًا طويل المدى للمرضى الذين يتناولونها.
حركات لا إرادية (خلل الحركة) عادة ما تظهر التشنجات ، واهتزاز الرأس ، والحركات الحادة والمفاجئة في المرضى الذين تناولوا جرعات كبيرة من ليفودوبا مع مرور الوقت. يمكن أن تكون هذه الحركات خفيفة أو حادة وكذلك سريعة جدًا أو بطيئة جدًا. الطريقة الفعالة الوحيدة للسيطرة على هذه الحركات التي يسببها الدواء هي تقليل جرعة ليفودوبا أو استخدام الأدوية التي تمنع الدوبامين. عادة ما تسبب هذه الأدوية ظهور أعراض المرض مرة أخرى.
عند استخدام Levodopa لفترة طويلة ، يمكن أن تظهر مشاكل مزعجة أخرى. يمكن للمرضى أن يلاحظوا ظهور أعراض أكثر وضوحًا حتى قبل تناول الجرعة الأولى من الدواء في الصباح ويمكنهم الشعور عندما يبدأ تأثير الدواء في التلاشي (تشنجات العضلات شائعة في هذه الحالات). تبدأ الأعراض في العودة تدريجيًا. يتم تقصير مدة تأثير كل جرعة دوائية - تأثير التآكل. هناك مشكلة أخرى محتملة تتمثل في حدوث تغييرات مفاجئة وغير متوقعة في الحركات من الطبيعي إلى حركات باركنسون والظهر ، والتي يمكن أن تحدث عدة مرات في اليوم. ربما تشير هذه التأثيرات إلى أن استجابة المريض للعقار تتغير أو أن المرض يتقدم.
يحاكي هذان الدواءان دور الدوبامين في الدماغ ويؤديان إلى استجابة الخلايا العصبية للدوبامين. يمكن تناولها بشكل منفصل أو مع Levodopa بالفعل في المراحل المبكرة من المرض من أجل إطالة فترة الاستجابة لـ Levodopa في المرضى الذين يعانون من آثار التآكل أو التغيرات المفاجئة في نوع الحركات (كما هو موضح أعلاه في الآثار الجانبية لـ Levodopa الجزء). هذه الأدوية بشكل عام أقل فعالية من ليفودوبا في السيطرة على تيبس وبطء الحركة. قد تشمل آثارها الجانبية البارانويا والهلوسة والارتباك والحركات اللاإرادية والكوابيس والغثيان والقيء.
سيليجيلين المعروف أيضًا باسمديبرينيل، أصبح الدواء الأكثر شيوعًا لعلاج مرض باركنسون. أظهرت الدراسات التي تدعمها معاهد الأبحاث الوطنية الأمريكية أن هذا الدواء يؤخر الحاجة إلى استخدام ليفودوبا لمدة عام أو أكثر. عندما يتم إعطاء مستحضر سيليجيلين مع ليفودوبا ، يبدو أنه يزيد ويطيل وقت الاستجابة لـ Levodopa ، وبالتالي يمكن أن يقلل تقلبات التآكل (التي تم وصفها في قسم الآثار الجانبية لـ Levodopa). أظهرت الدراسات التي أجريت على الحيوانات أن السيليجيلين يحمي الخلايا العصبية المنتجة للدوبامين من التأثير السام لـ MPTP. يثبط السيليجيلين أو يمنع عمل إنزيم MAO-B ، الذي يغير الدوبامين في عملية التمثيل الغذائي للدماغ ، ويمنع انهيار الدوبامين. والدوبامين الناتج من ليفودوبا. وهكذا يتم تخزين الدوبامين في الخلايا العصبية الباقية في الدماغ. يفضل بعض الأطباء ، وليس كلهم ، بدء السيليجيلين في جميع مرضى باركنسون بسبب التأثير الوقائي المحتمل للدواء. السيليجيلين دواء يسهل تناوله ، على الرغم من أن آثاره الجانبية قد تشمل الغثيان أو انخفاض ضغط الدم الانتصابي أو الأرق (عند تناوله في وقت متأخر من الليل). حدثت تفاعلات سامة أيضًا في المرضى الذين تناولوا السيليجيلين مع فلوكستين (مضاد للاكتئاب) ومع ميبيريدين (مهدئ ومسكن للألم).
لا يزال الباحثون يحاولون العثور على إجابات لأسئلة حول استخدام السيليجيلين ، مثل المدة التي يظل فيها الدواء فعالًا وما إذا كانت هناك آثار سلبية مع الاستخدام طويل المدى. سيساعد تقييم الآثار طويلة المدى في تحديد قيمة الدواء لجميع مراحل المرض.
باستثناء Sinemat CR ، فإن جميع الأدوية التي تحتوي الآن على ليفودوبا هي في الأساس إطلاق فوري للليفودوبا. من أجل الحد من أعراض التآكل وخلل الحركة ، تم طرح العديد من الأدوية الجديدة التي تعمل على نظام الدوبامين بطريقة مختلفة أو التي تسمح بالإفراز البطيء أو الإدارة المستمرة في السوق وهي قيد التطوير.
في جميع المستحضرات من هذا النوع ، تظهر الأحرف CR (الإصدار المراقب) بعد اسم الدواء. تحرر مستحضرات CR الدواء خلال 4 إلى 6 ساعات وقد تكون النتيجة تقلبات أقل في مستويات ليفودوبا في الدم. عند التبديل من استخدام المستحضرات القياسية إلى مستحضرات CR ، من المعتاد زيادة كمية الليفودوبا المطلوبة بنسبة 30 بالمائة. مع الانتقال من الاستعدادات القياسية إلى مستحضرات CR ، يتغير إجمالي كمية الليفودوبا اليومية التي يتلقاها المريض. يمتد التحول إلى الأدوية من النوع CR بنسبة 30٪ إلى 50٪ من الفترة الزمنية بين تناول جرعات الدواء.
يمكن استخدام مستحضرات من نوع CR عندما يعاني مريض باركنسون الذي يتناول ليفودوبا القياسي من مشاكل مثل التآكل أو الحركات اللاإرادية (خلل الحركة). يمكن تناول هذه الأدوية قبل النوم لتقليل التيبس وعدم القدرة على الحركة في السرير أثناء الليل.
يجب عدم سحق Sinemet CR أو مضغه. يجب ابتلاع الحبة في شكلها الأصلي ، للاستفادة الكاملة من تأثير التحرر البطيء للدواء. معًا ، هذا لأنه لا توجد جرعة 100 مجم من Sinemat في إسرائيل ، وقد يوصيك طبيبك بتقطيع الحبة إلى النصف وتناول نصف حبة في كل مرة.
مادوبار ، الدواء المكافئ في أوروبا لليفوبار ، له شكل يخلق معلقًا في الماء (مادوبار) قابل للتشتت). يمكن ابتلاع القرص كاملاً أو إذابته في الماء أو عصير البرتقال. يكون امتصاص المعلق أسرع ، ويمكن استخدام الدواء في الحالات التي يفضل فيها الامتصاص السريع ، مثل ، على سبيل المثال ، في الصباح ، أو في أوقات التوقف الصعبة والمؤلمة. التعليق مناسب أيضًا للاستخدام ، عندما يواجه المريض صعوبة في بلع الأقراص أو الكبسولات. من المهم ملاحظة أن هذه ليست مادة تذوب في الماء ، ولكنها تخلق فقط معلقًا يتطلب خلطًا جيدًا قبل الشرب. على الرغم من أهميته في التخفيف السريع من أعراض المرض ، لا يمكن الحصول على الدواء في إسرائيل.
لا يوجد مستحضر مكافئ لـ Dupicer المعلق في السوق ، ولكن يمكنك سحق أقراص Dupicer العادية أو فتح كبسولات Halbofer وخلط المسحوق بالسوائل أو بملعقة من اللبن. هذا قد يسهل ابتلاعها وقد يسرع أيضًا من معدل امتصاصها. بطبيعة الحال ، فإن النشاط كطبيب إلا بعد موافقة الطبيب المعالج.
يتم تسويق Cinemat أيضًا باسم LS. تعني الأحرف LS قوة منخفضة ، مما يعني تركيزًا منخفضًا من ليفودوبا.
في مستحضر Cinnamate ، تعتبر مادة carbidopa هي المكون الذي يمنع levodopa من الانهيار ، قبل أن يصل إلى الدماغ. مادة كاربيدوبا هي مثبط لإنزيم الكربوكسيلاز المسؤول عن تكسير ليفودوبا.
الجرعة المطلوبة من الكاربيدوبا هي عادة 70-100 مجم في اليوم ، والأشخاص الذين يأخذون جرعة أقل من هذه هم أكثر عرضة للإصابة بالغثيان والقيء.
يحتوي مستحضر Sinemat LS على المزيد من carbidopa بالنسبة إلى levodopa ، بنسبة 4: 1 ، مقارنة بالمستحضرات المعتادة مثل Duficare ، حيث تكون نسبة كميات carbidopa إلى levodopa 10: 1. هذه الكميات مماثلة للنسبة بين levodopa و benzarazide في مستحضرات Levopress.
يمكن استخدام هذا المستحضر في المراحل المبكرة من مرض باركنسون ، عند الحاجة إلى كمية صغيرة من ليفودوبا ، ولا يزال من الضروري إعطاء جرعة مناسبة من الكاربيدوبا ، أو في المراحل المتأخرة من المرض عندما تظهر الحركات اللاإرادية و هناك حاجة لعدد أكبر من الجرعات الصغيرة من الدواء. لا يتم تسويق الدواء في إسرائيل ، ولكن كما ذكرنا من قبل ، قد يوصي طبيبك بتناول نصف قرص عادي من Cinemat CR (جرعة Levodopa 200 مجم) وهناك خيار آخر لجرعة منخفضة من Levodopa وهو تناول حبة من Duficar (كل قرص 250 ملغ ليفودوبا)) أو ستالفو 50 (جرعة ليفودوبا 50 ملغ لكل حبة).
من الممكن إعطاء Budopa بشكل مستمر من أجل تحقيق توازن أفضل على مدار اليوم مع خلل حركي أقل وحالات أقل من OFF. أصبح من الممكن الآن من خلال مضخة معوية (من خلال PEG) ، انظر الأدوية في التسريب عبر الجهاز الهضمي. بالإضافة إلى ذلك ، تقوم شركتان للأدوية بتطوير نظام مضخة تحت الجلد لليفودوبا أو ليفودوبا.
יתרונות
معظم الناس قادرون على حمل Dupiker أو Sinemat أو Lebopper أو Stalvo ، ويشعر معظمهم بتحسن كبير لسنوات عديدة ، خاصة عندما يتعلق الأمر بصلابة وبطء الحركة. الأعراض الأخرى التي قد تتحسن: الهزات والألم ونوعية النوم وتعبيرات الوجه ونوعية وقوة الكلام وأحيانًا المزاج أيضًا.
חסרונות
في الأيام الأولى من تناول الأدوية المذكورة أعلاه ، ينتشر شعور معين من الغثيان والقيء. ومع ذلك ، عادة ما يكون خفيفًا ويمر عندما يتكيف الجسم مع الدواء. وهناك نسبة صغيرة من الأشخاص غير قادرين على تحمل ذلك الأدوية على الإطلاق ، وذلك بسبب الغثيان الشديد والقيء أو الآثار الجانبية الأخرى ، مثل الارتباك ، والرؤى الخاطئة (الهلوسة) ، وتقلب المزاج أو التغيرات النفسية. وهناك أيضًا أشخاص يصابون بخلل الحركة (الحركات المفرطة / الحركات اللاإرادية) مع انخفاض جرعات من ليفودوبا. من المهم الفصل والتمييز بين خلل الحركة (يمكن أن يظهر في أي جزء من الجسم: الوجه والرأس والأطراف والجذع) وبين حالة إيقاف التشغيل (ثم تسوء أعراض مرض باركنسون - تصلب ، ورعاش ، ورعاش وأحيانًا تشوهات في الأطراف تسمى خلل التوتر العضلي) ، إذا كان هناك أي شك ، يمكنك التقاط صورة وعرضها على الطبيب المعالج.
بمرور الوقت ، قد تصبح الاستجابة لهذه الأدوية أقل موثوقية وأقل استقرارًا ، وقد يعاني الأشخاص الذين يتناولونها من فترات زمنية متزايدة يتلاشى فيها تأثير آخر جرعة تم تناولها ، قبل أن يحين وقت تناول الجرعة التالية ، أو قبل أن يصبح التأثير التالي ساري المفعول. وبعدها تبدأ في التصرف. بالإضافة إلى ذلك ، يمكنك أيضًا ملاحظة أن وقت التشغيل (وقت التشغيل) يزداد ، أي أن الوقت حتى تبدأ الكرة في التأثير يصبح أطول.
بمرور الوقت ، قد تكون الحركات اللاإرادية (خلل الحركة) مزعجة أكثر فأكثر (الحركات مزعجة من عدة جوانب: اجتماعيًا ، قد يكون هذا محرجًا وحتى يجعل الناس يصمتون في المنزل ويتجنبون الأحداث الاجتماعية ، وظيفية: القدرة على الأداء البسيط قد تتعطل المهام اليومية نتيجة حركات الباليك التي يتم التحكم فيها ، وعدم الاستقرار في المشي: يمكن أن تتداخل الحركات السريعة للأطراف ، وخاصة الساقين ، مع المشي وتكون أحد عناصر عدم الاستقرار في المشي ، والألم: بسبب الحركات العديدة ، هناك يصاحب الألم في الأطراف وغالبًا في الظهر. عندما يكون هناك عدة ساعات في اليوم مع خلل الحركة ، هناك أيضًا خطر فقدان الوزن في ضوء زيادة استهلاك الطاقة نتيجة للحركات المفرطة. فيما يتعلق بالاستجابة غير المستقرة لـ العلاج ، هناك حالات من حالات إيقاف غير متوقعة خلال الفترة التي من المفترض أن تكون جيدة (أي بعد بدء مفعول حبوب منع الحمل ولكن لا تزال بعيدة عن الحالة التالية) وهناك أيضًا حالات عدم استجابة كاملة إلى حبوب منع الحمل (وهو ما يسمى فشل الجرعة).
يمكن في بعض الأحيان تحسين هذه التأثيرات طويلة المدى عن طريق تغيير نوع أو كمية دوفيكار أو سينامات أو ليفوبوفير ، أو تواتر (عدد الجرعات) التي يتم تناول الدواء بها. إذا لم يحدث تحسن بعد كل هذا بدرجة كافية ، فيمكن تجربة أنواع أخرى من الأدوية.
من بين مرضى مرض باركنسون ، هناك من قد يتدخل البروتين الموجود في الطعام في امتصاص ليفودوبا في الأمعاء ، وذلك لأن كل من الليفودوبا والبروتينات يتم إنتاجهما من الأحماض الأمينية.
نتيجة لذلك ، قد تصل كمية أقل من الدواء إلى الدماغ ، وبالتالي قد يكون الدواء أقل فعالية إذا تم تناوله مع وجبة غنية بالبروتين أو بعده مباشرة. في الحالات التي تنشأ فيها مشكلة مع البروتينات و levodopa ، هناك أطباء وخبراء تغذية (خبراء تغذية) يوصون أحيانًا بتناول وجبات منخفضة البروتين خلال النهار وتأجيل الوجبة الغنية بالبروتين حتى المساء. من المهم الحفاظ على فترة زمنية بين تناول الدواء مع ليفودوبا حتى وجبة من نصف ساعة إلى ساعة وبعد تناول الطعام ، انتظر لأطول فترة ممكنة حتى تناول جرعة من الدواء مع ليفودوبا.
في الآونة الأخيرة ، هناك دليل على أنه حتى الوجبات الغنية بالدهون يمكن أن تبطئ من معدل إزالة الأدوية من المعدة وبالتالي تساهم في حالات "إيقاف التشغيل".
بطريقة أو بأخرى ، من المهم إجراء أي تغيير في النظام الغذائي بالتشاور مع الطبيب المعالج وتحت إشراف اختصاصي التغذية.
لبوبار / ميدوبار - يحتوي على ليفودوبا مع إضافة بنسيرازيد ، أي ما يعادل ليفوفور في إسرائيل. في بعض الأحيان في الصيدليات في إسرائيل ، يتم تطبيق وصفة Lebuper على Medupar أو العكس.
ليفوفار / ميدوفار 125: ليفودوبا 100 مجم | بنسيرازيد 25 مجم
ليفوفار / ميدوفار 250: ليفودوبا 200 مجم | بنسيرازيد 50 مجم
سينمات - يحتوي على ليفودوبا بلس كاربيدوبا.
سينمات CR 200: ليفودوبا 200 مجم | كاربيدوبا 50 مجم
دوفيكار - يحتوي على ليفودوبا بلس كاربيدوبا.
دوبيكار ٢٥٠: ليفودوبا ٢٥٠ مجم | كاربيدوبا ٢٥ مجم
ستالبو - يحتوي على ليفودوبا بلس كاربيدوبا.
ستالفو 50: ليفودوبا 50 مجم | كاربيدوبا 12.5 مجم | أنتيوفون 200 مجم
ستالفو 75: ليفودوبا 75 مجم | كاربيدوبا 18.75 مجم | أنتيوفون 200 مجم
ستالفو 100: ليفودوبا 100 مجم | كاربيدوبا 25 مجم | أنتيوفون 200 مجم
ستالفو 125: ليفودوبا 125 مجم | كاربيدوبا 31.25 مجم | أنتيوفون 200 مجم
ستالفو 150: ليفودوبا 150 مجم | كاربيدوبا 37.5 مجم | أنتيوفون 200 مجم
ستالفو 175: ليفودوبا 175 مجم | كاربيدوبا 43.75 مجم | أنتيوفون 200 مجم
ستالفو 200: ليفودوبا 200 مجم | كاربيدوبا 50 مجم | أنتيوفون 200 مجم
ناهضات الدوبامين
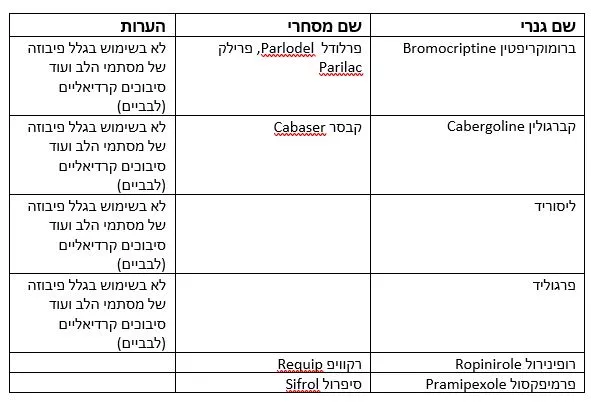
الأدوية المذكورة أعلاه تسمى ناهضات الدوبامين ، لأنها تحفز بشكل مباشر تلك الأجزاء من الدماغ حيث يعمل الدوبامين وترتبط بمستقبلات الدوبامين بنفس الطريقة التي يرتبط بها الدوبامين نفسه. وبدرجات متفاوتة ، يكون نشاطها أطول من نشاط ليفودوبا ، وبالنسبة لبعض المرضى ، قد يكونون أكثر ملاءمة من Dupicer أو Sinemat أو Levoper. يكون الاختيار بين العلاج باستخدام ليفودوبا أو أدوية أخرى فرديًا. القاعدة العامة هي بدء ناهضات عندما يكون المرض لا يزال في البداية وليس هناك من الإدراك مشاكل أو الخوف من الآثار الجانبية الأخرى
وفقًا لنهج تم تطويره مؤخرًا ، يمكن البدء في علاج المرض بإعطاء ناهض الدوبامين فقط ، قبل ليفودوبا ، بسبب مزايا ناهضات الدوبامين التي سيتم تفصيلها أدناه.
وجد أن ناهضات الدوبامين تسبب آثارًا جانبية طويلة الأمد أقل ، مثل الحركات اللاإرادية (خلل الحركة). في ضوء هذه النتائج المتعلقة بجميع ناهضات الدوبامين ، يتم تطوير نهج لإدارة ناهضات الدوبامين قبل ليفودوبا ، وخاصة في فئة المرضى الشباب.
إذا كان المرء في المراحل المبكرة من مرض باركنسون يمكن أن يكون راضياً فقط عن ناهض الدوبامين ، فإن المشاكل طويلة المدى المرتبطة باستخدام ليفودوبا يمكن أحياناً تأجيلها لعدة سنوات.
יمزايا
المزايا هي أنه في بعض الأحيان يكون له تأثير جيد على الحالة المزاجية. ميزة أخرى هي أنه من الممكن الحفاظ على جرعات أقل من ليفودوبا على مر السنين وبالتالي (نأمل) أيضًا تأجيل وتقليل مضاعفات علاج ليفودوبا المذكورة أعلاه (التلاشي) وخلل الحركة.
في السنوات الأخيرة ، كان من الممكن وصف براميبيكسون أو روبينورول في شكل ممتد المفعول (ER) وبالتالي تناوله مرة واحدة فقط في اليوم ولا داعي للقلق بشأن تناوله على معدة فارغة أو القلق بشأن الانتظار لمدة نصف ساعة. ساعة قبل تناول البروتينات.
חסרונות
تعتبر ناهضات الدوبامين أقل فعالية من المستحضرات القياسية لليفودوبا (دوبيكير ، سينمات أو ليفوبريس) ، خاصة في المراحل المتقدمة من المرض. بالإضافة إلى ذلك ، هناك أيضًا المزيد من الآثار الجانبية ، خاصة عند كبار السن أو عند تناول جرعات عالية ، مثل النسيان والارتباك وصعوبة التركيز والهلوسة والنعاس. بعد النهوض من الجلوس أو الاستلقاء وحتى الإغماء ، (1) النعاس المفرط ، (2) نوبات النوم ، (3) وذمة في الساقين ، (4) اضطرابات السيطرة على الانفعالات.
لا يستطيع بعض المرضى المصابين بمرض باركنسون الاستمرار في تناول ناهضات الدوبامين بسبب الآثار الجانبية التي تشمل الغثيان والقيء والدوخة ، والتي غالبًا ما ترتبط بانخفاض ضغط الدم (وبشكل أكثر دقة ، انخفاض ضغط الدم بعد الاستيقاظ من الجلوس أو الاستلقاء ).
إن البدء في إعطاء ناهضات الدوبامين لمريض باركنسون يتطلب الحذر ، مع زيادة الجرعة تدريجيًا وببطء حتى يتم تحقيق الاستجابة المطلوبة. الجرعات المنخفضة قد لا تسبب أي تأثير أو حتى أسوأ. النعاس المفرط ونوبات النوم (التي قد تضعف القدرة على القيادة بأمان) لكنها تختفي عادةً بمجرد التعود على الدواء. الاضطرابات العاطفية هي قضية حساسة وفي بعض الأحيان بسبب الحساسية يتم إخفاء المشكلة ولا يتم الحديث عنها حتى يصبح الموقف خطيرًا. بالنسبة للأشخاص الذين يميلون إلى هذا (ربما يكون وراثيًا أو ربما شخصية ما قبل المرض) أو بعد الوصول إلى جرعات عالية من ناهضات ، قد تظهر اضطرابات التحكم في الانفعالات ، والتي يمكن أن تنعكس في الإسراف ، والانخراط المفرط في الهوايات ، والإفراط في استخدام أجهزة الكمبيوتر ، والميل إلى تفكيك وتجميع الأشياء ، وزيادة الرغبة في تناول الأطعمة والحلويات ، وزيادة الرغبة في التسوق أو زيادة الدافع الجنسي.
من المهم أن تخضع للمراقبة عن كثب من أجل تعديل جرعات وتوقيتات الأدوية ومجموعاتها لأنه على مر السنين تتغير طبيعة المرض ويمكن أن تظهر الآثار الجانبية للعلاج الدوائي بعد سنوات.
من المهم أيضًا أن تكون على دراية بظاهرة متلازمة انسحاب ناهض الدوبامين - متلازمة الانسحاب من ناهضات الدوبامين. الدراسات التي فحصت سبب تحول الأشخاص بعد جراحة الدماغ العميقة إلى اللامبالاة والاكتئاب على الرغم من التحسن الملحوظ في الأعراض الحركية ووجدت أن هناك ارتباطًا بين التغييرات في الأدوية. في الواقع ، المرضى الذين عولجوا بجرعات عالية من ناهضات الدوبامين قبل الجراحة والذين بعد الجراحة خفضوا جرعتهم كثيرًا وسرعان ما كانوا أكثر عرضة لخطر هذه الأعراض. لاحظ أنه على الرغم من أن هذا أقل شيوعًا ، إلا أنه يمكن أن يحدث أيضًا مع انخفاض سريع في الأدوية مع ليفودوبا. من الشائع التعامل مع اللامبالاة والاندفاع كطيف. لذلك من السهل أن نفهم كيف يمكن للتغيرات السريعة في الأدوية الناهضة للدوبامين أن تسبب الاندفاع (مع زيادة) واللامبالاة (مع انخفاض).
الأدوية عن طريق الحقن أو التسريب المستمر تحت الجلد
بادئ ذي بدء ، على الرغم من الاسم ، فإن هذا الدواء لا علاقة له بالميرابيوم أو غيره من المواد المخدرة. Apomorphine هو ناهض للدوبامين عن طريق الحقن ، لأنه يتحلل في الجهاز الهضمي عند تناوله عن طريق الفم. إنه في الواقع علاج قوي وفعال للغاية ، على نفس المستوى حتى مثل ليفودوبا. تأتي ميزة كبيرة من حقيقة أنه بسبب الإدارة تحت الجلد ، يصل الدواء إلى الدورة الدموية في وقت قصير جدًا ، وأحيانًا دقائق. وهذا على عكس العلاج الفموي الذي يجب أن يخضع للامتصاص في الجهاز الهضمي. عندما تضيف إلى هذه المشاكل في حركة الجهاز الهضمي بين مرضى باركنسون ، فإن الوقت الذي يستغرقه مفعول الحبوب الفموية يكون أطول. هناك مرضى باركنسون يعانون من تقلبات حركية ويدخلون في حالات إيقاف شديدة وخلل حركي شديد ، على الرغم من كل الجهود المبذولة لضبط الأدوية التي يتناولونها ، لا يمكن تحقيق التوازن. مع زيادة الجرعة ، هناك المزيد من خلل الحركة والصعوبة. ومع انخفاض الجرعة ، هناك المزيد من حالات إيقاف الحركة. في هذه الحالات ، يمكن استخدام حقن الآبومورفين "كعلاج إنقاذ" والتخلص بسرعة من الموقف الصعب.
نظرًا لأنه يتم إعطاء الأبومورفين عن طريق الحقن ، فمن الضروري أن يتمكن مرضى باركنسون أو مقدمو الرعاية لهم من التعامل مع هذه المهمة ، والتي تتطلب عادةً ممارسة وتعليمات. لغرض الممارسة والتدريب ، تحديد الجرعة الصحيحة والتحقق من وجود أو عدم وجود آثار جانبية (بشكل أساسي انخفاض ضغط الدم أثناء الوقوف) ، من المعتاد إجراء المعايرة في عيادة العيادات الخارجية بالمستشفى. هناك عدة خيارات للحقن: (1) الحقن الذاتي الطبيعي من قبل المريض أو من قبل شريك المريض أو (2) بحقن أوتوماتيكي خاص. عند التعامل مع التقلبات الشديدة ، هناك حاجة لعدد كبير من الحقن. لهؤلاء المرضى ، مستمر العلاج باستخدام جهاز مضخة صغيرة هو حل جيد. المضخة المحمولة ، التي تعمل بالبطاريات ، بمكبس أوتوماتيكي تحقن الدواء باستمرار عبر أنبوب إلى إبرة يتم إدخالها يوميًا في مكان مختلف في الجسم تحت الجلد. المضخة على الحزام وغير مرئي لمن حوله ، وتجدر الإشارة إلى أنه نظرًا لأنه مادة ناهضة للدوبامين ، فإن جميع الآثار الجانبية المذكورة أعلاه تحت عنوان "منبهات الدوبامين" تنطبق أيضًا في حالة الأبومورفين تحت الجلد.
יתרונות
يعمل Apomorphine بسرعة كبيرة وموثوقية ، بحيث يمكن للمرضى الذين يجب أن يكونوا نشيطين في أوقات محددة ، الاستمرار في الانخراط في أنشطتهم المعتادة. يمكن أن يجلب راحة كبيرة للأشخاص الذين يعانون من تقلبات حادة في حركتهم وفترات طويلة وصعبة. ميزة أخرى هي أنه يمكنك ضبط السعر بشكل فردي وحتى إعطاء إضافات بجرعات قصيرة إضافية في حالة حدوث إيقاف مفاجئ.
חסרונות
يمكن للأبومورفين أن يساعد فقط مرضى باركنسون الذين يستجيبون لليفودوبا (مثل Dupicer أو Cinmet أو Levopress أو Stalvo). يسبب الأبومورفين الغثيان بشكل رئيسي في بداية العلاج ، لذلك يجب أيضًا تناول عقار موتيليوم (دومبيريدون) خلال فترة العلاج الأولى ، والذي يعمل بشكل مباشر ضد الغثيان والقيء.
في حالات نادرة ، يمكن أن يتسبب الأبومورفين في تفاقم الحركات اللاإرادية (خلل الحركة).
يمكن أن تتطور العقيدات / الآفات الجلدية في مناطق الحقن ، وعندما يحدث هذا يجب عليك الاتصال بالطبيب المعالج أو ممرضة متخصصة في مرض باركنسون.
الاسم التجاري: PK-Merz ، Paritrel
الجرعة: 100 مجم كل قرص ، حتى 3 مرات في اليوم.
الأمانتادين دواء مضاد للفيروسات يساعد في تقليل أعراض مرض باركنسون. يعمل هذا الدواء بشكل مختلف عن الأدوية التي تمت مناقشتها حتى الآن. تأثيره المفيد الرئيسي هو زيادة إفراز الدوبامين والسماح له بالبقاء لفترة أطول في موقع عمله. يمكن إعطاء أمانتادين كعلاج منفرد (علاج وحيد) ، ولكن يمكن أيضًا تناوله مع أدوية أخرى مضادة للباركنسون.
عادة ما يستخدم فقط في المراحل المبكرة من المرض أو بالاشتراك مع عقار مضاد للكولين أو ليفودوبا. بعد عدة أشهر ، يتلاشى تأثير أمانتادين في نصف أو ثلث المرضى الذين يستخدمونه. يمكن أن يعود تأثيره بعد أخذ استراحة قصيرة من الدواء. للأمانتادين العديد من الآثار الجانبية ، مثل الجلد المرقط ، والوذمة ، والارتباك ، وعدم وضوح الرؤية ، والاكتئاب.
יתרונות
قد يساعد في تقليل الحركات اللاإرادية (خلل الحركة). يتم تسويق أمانتادين في كبسولات وشراب. ونعم ، إنه مستحضر مضاد لمرض باركنسون موجود في صورة سائلة ويمكن غرسه عن طريق الوريد. في ضوء ذلك ، في الحالات التي يتعذر فيها إعطاء الأدوية للجهاز الهضمي (على سبيل المثال ، بعد جراحة الأمعاء) ، من الشائع إعطاء الأمانتادين عن طريق الوريد.
חסרונות
له تأثير ضعيف ، فهو يساعد فقط بعض مرضى باركنسون وقد يكون تأثيره قصير المدى. غالبًا ما يسبب وذمة في الساقين ورسم وريدي في الجلد (شبكي حي) ، ويمكن أن يساهم أيضًا في حدوث ارتباك أو اضطرابات في الذاكرة.
الاسم العام: Trihexyphenidyl
الاسم التجاري: أرتان ، بارتان
الاسم العام: بنزتروبين
الاسم التجاري: كوجنتين
الاسم العام: Biperiden
الاسم التجاري: ديكينت
الاسم العام: Procyclidine
الاسم التجاري: كيمادرين
أورفيندرين
أورفينادرين
المريد
المريد
الكولين تم علاج مرضى باركنسون بشكل أساسي بهذه الأدوية قبل تقديم ليفودوبا. فائدتها محدودة ، لكنها قد تساعد في السيطرة على الهزات والصلابة. وهي مفيدة بشكل خاص في الحد من مرض باركنسون الذي نشأ نتيجة تناول الأدوية. يبدو أن مضادات الكولين تعمل عن طريق منع مادة كيميائية أخرى في الدماغ - أسيتيل كولين الذي تزداد آثاره عندما ينخفض مستوى الدوبامين. فقط حوالي نصف المرضى الذين يتلقون مضادات الكولين يستجيبون لها ، عادة لفترة قصيرة وبتأثير 30٪ فقط. على الرغم من أنها ليست فعالة مثل Levodopa أو Bromochriptine ، إلا أنها قد يكون لها تأثير طبي. تشمل الآثار الجانبية الشائعة جفاف الفم ، والإمساك ، واحتباس / احتباس البول ، والهلوسة ، وفقدان الذاكرة ، وعدم وضوح الرؤية ، والتغيرات في النشاط العقلي ، والارتباك.
كما ذكرنا سابقًا ، هذه عقاقير قديمة ، يتم تناولها بشكل أقل تواترًا اليوم ، ويمكن أن يكون لها تأثير خفيف على أعراض مرض باركنسون عن طريق منع عمل الناقل العصبي أستيل كولين.
عادة ما يتم إعطاء الأدوية المضادة للكولين في المراحل المبكرة من المرض بمفردها أو بالاشتراك مع ليفودوبا أو أمانتادين.
יתרונות
يمكنهم مساعدة الشباب في المراحل المبكرة من مرض باركنسون ، عندما تكون الأعراض لا تزال ضعيفة وعندما تكون الهزات هي مصدر القلق الرئيسي. وقد وجد أن هذه الأدوية لها تأثير خاص على الرعاش. يمكن أيضًا استخدام الأدوية المضادة للكولين لتقليل إنتاج اللعاب ، عندما تكون هناك مشكلة خطيرة تتمثل في زيادة إفراز اللعاب.
חסרונות
الآثار الجانبية الشائعة هي: الارتباك ، وفقدان الذاكرة ، وجفاف الفم ، والإمساك ، وعدم وضوح الرؤية ، وصعوبة التبول. تحدث جميع الآثار الجانبية على وجه التحديد بسبب آلية عمل مضادات الكولين. لا تُعطى هذه المستحضرات عادةً لمرضى باركنسون المسنين ، لأنهم معرضون بشكل كبير للإصابة بالارتباك وضعف الذاكرة ، وكذلك لدى الرجال ، خوفًا من تفاقم صعوبة التبول بسبب مشاكل البروستاتا. في الواقع ، هذه الاعتبارات تحد بشكل كبير من استخدام هذه الأدوية. علاوة على ذلك ، في أي حالة من حالات الشكاوي / الهلوسة أو الأوهام المعرفية ، من المهم معالجة جميع الأدوية ومحاولة إيقاف أو استبدال الأدوية "بحمل مضادات الكولين".
الاسم العام: سيليجيلين
الاسم التجاري: جوميكس
يبطئ Selegin انهيار الدوبامين في الدماغ عن طريق تثبيط إنزيم MAO-B الذي يكسر الدوبامين. يتم استخدامه لإطالة تأثير جرعة من ليفودوبا (Dupicare ، Levopress) ، أو لتقليل كمية Dupicer أو Levopress اللازمة. كما أنه قد يقلل التقلبات في درجة فعالية الأدوية التي يشعر بها بعض مرضى باركنسون بعد السنوات الأولى.
يبدأ العديد من الأطباء علاج مريض باركنسون تم تشخيصه حديثًا باستخدام عقار سيليجيلين كعلاج واحد دون إضافة دواء آخر. قد يحسن السيليجيلين الأعراض بشكل طفيف ويؤخر الحاجة إلى ليفودوبا. اعتبارًا من اليوم ، لا يوجد دليل على أن السيليجيلين يغير بشكل كبير مسار المرض.
יתרונות
في حد ذاته ، السيليجيلين له آثار جانبية قليلة جدًا.
חסרונות
الغالبية العظمى ليس لها آثار جانبية على الإطلاق. في الوقت نفسه ، يكون تأثير العلاج على الأعراض ضعيفًا نسبيًا. أحد الآثار الجانبية التي يجب أن تكون على دراية بها هو انخفاض ضغط الدم عند الوقوف من الجلوس أو الاستلقاء ، وهو ما يسمى انخفاض ضغط الدم الانتصابي.
الاسم العام: Rasagaline
الاسم التجاري: ازيلكت
على غرار سيليجلين ، يعد هذا المستحضر أيضًا مثبطًا لإنزيم أوكسيديز أحادي الأمين ، انتقائي (النوع ب) ولا رجوع فيه. طريقة العلاج بالمستحضر ملائمة ، مع إعطاء الدواء مرة واحدة في اليوم ، دون الحاجة إلى مراقبة الجرعات.
يمكن استخدام Azilact كعلاج دوائي واحد في المراحل المبكرة من مرض باركنسون. سبب ندرة الآثار الجانبية نسبيًا ووفقًا للتجربة السريرية كان دليلًا على أن هذا الدواء يمكن أن يبطئ من تطور المرض ، على الرغم من ضعف التأثير. لا يوجد علاج دوائي آخر ثبت أنه يؤثر على تطور المرض.
كما هو الحال في سيليجلين ، قد يسبب الراساجيلين أيضًا تقويم العظام.
الأدوية عن طريق التسريب عبر الجهاز الهضمي
من أجل تقليل الزيادات غير الفسيولوجية والنقصان في مستويات ليفودوبا في الدم (وبالتالي في الدماغ) والوصول إلى منحنى أكثر سطحية وفسيولوجية ، من الضروري التحفيز المستمر للدوبامين. في الأساس ، كان التفكير في العلاج بالمنبهات في هذا الاتجاه ، ولكن نظرًا لفعالية أقل ، من الضروري دائمًا الجمع بين العلاج مع ليفودوبا لاحقًا أثناء المرض (وأيضًا لمنع اضطرابات تنظيم الاندفاع أو السماح بتخفيض جرعة منبهات عندما تظهر مشاكل في تنظيم الاندفاع). لذا فهي في النهاية مشكلة شائعة جدًا: ما يقرب من 50 ٪ من مرضى ليفودوبا يبدأون في المعاناة من التلاشي أو خلل الحركة في غضون 5 إلى XNUMX سنوات من العلاج. هناك طرق للعلاج بالعقاقير عن طريق الفم أو تحت الجلد (عن طريق الحقن أو التقطير) للحد من هذه الآثار. ولكن في كل هذه الطرق (حتى جراحة التحفيز العميق للدماغ) لا تزال هناك حاجة لمزيد من العلاج الطبي باستخدام مستحضرات ليفودوبا عن طريق الفم ، لذلك في معظم الحالات يكون من الممكن فقط تقليل شدة التآكل وخلل الحركة.
ابتكار هلام ليفودوبا المعوي هو أنه يمكن إعطاء ليفودوبا باستمرار. تتمثل العيوب الرئيسية في أنه (1) يجب أن تخضع لعملية جراحية: إجراء PEG (فغر المعدة) وعادةً أيضًا معايرة أولية قبل غرس العلاج من خلال مسبار و (2) عليك أيضًا "حمل" الجل في كاسيت خلال النهار.
أدوية جديدة
علامة Xadego مخصصة لمرضى باركنسون الذين يعانون من تقلبات حركية في المرحلة المتوسطة إلى المتقدمة كعامل مساعد للعلاج الدوائي المستقر فقط.
Xedago هو MAOB-I الذي يعمل كمثبط لنشاط MAOB وبالتالي يمنع انهيار الدوبامين. نشاط Xadago قابل للعكس ومحدد للغاية. لدى Xedago آلية عمل أخرى تنظم مستويات الجلوتامات. آلية العمل هذه فريدة من نوعها لـ Xadego ولا توجد في MAOB-I الأخرى.
يلعب الغلوتامات دورًا في الأعراض الحركية وغير الحركية في مرض باركنسون.
في الدراسات السريرية ، لوحظ أن استخدام Casdago أدى إلى تحسن كبير في الأعراض الحركية وزيادة "وقت التشغيل الجيد" والذي تم تعريفه على أنه وقت التشغيل بدون خلل الحركة أو بدون إزعاج خلل الحركة بحوالي ساعة ونصف اليوم.
نظرت الدراسات في تأثير Xadego على الأعراض غير الحركية. وجد أن Xadego كان له أيضًا تأثير على الألم ، وأظهرت الدراسة انخفاضًا بنسبة 26.2 ٪ في عدد مسكنات الألم التي يتناولها المرضى أثناء استخدام Xadego مقارنة بالمرضى الذين تناولوا دواءً وهميًا. أيضًا في الاختبارات التي فحصت التغيير في نوعية حياة المرضى ، تم العثور على تحسن كبير في المرضى الذين تلقوا Casdago مقارنة بالدواء الوهمي.
كان ملف الآثار الجانبية في الدراسات جيدًا وبدون فرق كبير بين مجموعة الدواء الوهمي والمجموعة التي تلقت Casdago. كانت الآثار الجانبية التي كانت أعلى من مجموعة الدواء الوهمي هي خلل الحركة والسقوط.
يُعطى Xedago PO لمرضى باركنسون مع جرعة ثابتة من ليفودوبا مرة واحدة في اليوم ويتوفر بجرعتين - 50 مجم و 100 مجم.
يجب أن تبدأ بجرعة 50 مجم يوميًا ، إذا لزم الأمر ، يمكن زيادة الجرعة إلى 100 مجم يوميًا ، وهذا يعتمد على الحكم السريري. أظهرت الدراسات ميزة سريرية عند جرعة 100 مجم في بعض الأعراض.
- Xadago (سافيناميد) SmPC ، Zambon SpA
- فوكس SH ، المخدرات 2013
- Caccia C. et al.، Neurology 2006، 67
- Borgohain R. et al.، Mov Disord 2014، Vol. 29 ، ن. 2
- Borgohain R. et al.، Mov Disord 2014، Vol. 29 ، ن. 10
- Schapira AH، et al.، JAMA Neurol 2017، Vol. 1 فبراير ؛ 74 (2): 216-224
لا يوجد علاج مثالي لمرض باركنسون. هذا هو السبب الذي يجعل البحث يجب أن يستمر في البحث عن أدوية جديدة لهذا المرض. بعد الانتهاء من جميع الاختبارات المعملية على المواد الجديدة ، يشارك الأطباء في تجربة سريرية للأدوية الجديدة على مرضى باركنسون.
يجب أن يتلقى المرضى من بين المرضى الذين يُعتبرون مناسبين لتجربة دواء معين معلومات (شفهية ومكتوبة) ، ومن الضروري أن يكون لديهم وقت كافٍ للتحدث مع الطبيب المعالج وأفراد أسرهم حول الأسباب والاعتبارات مع وضد ، قبل أن يقرروا المشاركة أو عدم المشاركة في المحاكمة. لا يجوز للمريض الدخول في دراسة سريرية باستخدام دواء جديد إلا بعد التوقيع على استمارة الموافقة. من المهم أيضًا أن نفهم أنه في أي لحظة ، حتى بعد التوقيع على العلاج البحثي وحتى تلقيه ، هناك حق في الانسحاب من الدراسة وسحب الموافقة.
لا يجب على أي من المشاركين في البحث ممارسة أي نوع من الضغط على المرضى للمشاركة في تجارب الأدوية أو الاستمرار فيها.
هناك تجارب سريرية في العالم وفي إسرائيل مع مجموعة متنوعة من المؤشرات لمرضى باركنسون لجميع مراحل المرض ، للعلاج الشخصي وفقًا للحالة الوراثية ، مع إعطاء الأدوية عن طريق المضخات أو عن طريق الحقن في السائل النخاعي ، الخلايا الجذعية وأكثر.
على الرغم من عدم وجود تجربة إكلينيكية يمكنها إثبات وتمييز المرضى الذين يعانون من مرض باركنسون الذين يمكنهم الاستفادة من العلاج بالقنب الطبي وأي مشكلات ، هناك المزيد والمزيد من التقارير من هذا المجال (بين المرضى ، من بين الأطباء ذوي الخبرة ، والمقالات السريرية وأيضًا المقالات الأكاديمية بما في ذلك النماذج الحيوانية) التي تدعم إمكانات القنب الطبي. تدهور الحالة المزاجية والألم وصعوبة النوم كلها أعراض تؤثر بشكل كبير على نوعية حياة الأشخاص الذين يعانون من مرض باركنسون. لسوء الحظ ، فإن معظم الحلول الصيدلانية إشكالية بل وخطيرة بين مجتمع الأشخاص الذين يتعاملون مع مرض باركنسون. راجع قسم "الأدوية التي يجب تجنبها" لمعرفة الأماكن التي قد يكون هناك مكان لعلاج القنب الطبي.
يُعرَّف القنب حاليًا بأنه اسم خطير ولكن يمكنك الحصول على توصية لهذا العلاج من طبيبك وهناك أطباء خضعوا للتدريب يمكنهم الموافقة على طلبات القنب الطبي وحتى كتابة الوصفة الطبية (جنبًا إلى جنب مع منح الترخيص) مباشرة إلى المرضى.
نظرًا لأن وصفة القنب لا يتم تعريفها كدواء ، فقد وضعناها هنا في قسم منفصل. ليس في سلة الأدوية ويلزم الحصول على رخصة القنب الطبي (من وحدة القنب الطبي ، وزارة الصحة). من ناحية أخرى ، هناك العديد من الجوانب المشابهة للعلاج الدوائي القياسي لمرض باركنسون. (1) هذا علاج للأعراض ، ونقصد به علاجًا يخفف الأعراض ولكنه يشفي ولا يبطئ من تطور المرض ، (2) الموازنة الدقيقة والمستمرة والمعايرة ضرورية من أجل الوصول إلى خطة علاجية ، (3) هناك عدة طرق لإعطاء الزيت عن طريق الفم بما في ذلك الطهي ، سوف تزهر بالتدخين أو تزهر عن طريق التدخين الإلكتروني - الفيبينج Vaping.
الأدوية التي يجب تجنبها
من الشائع جدًا أن يعاني الأشخاص من مشاكل طبية إضافية بالإضافة إلى مرض باركنسون. على الرغم من أن الأدوية التي تُعطى لمشاكل أخرى عادةً لا تسبب مشكلة ، فمن المهم أن يأخذ الطبيب المعالج بعين الاعتبار تفاعل الأنواع المختلفة من الأدوية مع الأدوية التي تُعطى لمرض باركنسون. على سبيل المثال: يمكن عادة تناول المسهلات أو الأدوية الخافضة للضغط دون مشكلة.
ومع ذلك ، هناك عقاقير يمكن أن تسبب ظهور أعراض شبيهة بمرض باركنسون (الشلل الرعاش ثانوي للعلاج بالعقاقير). بشكل عام ، يجب على مرضى باركنسون تجنبها ، إلا إذا أوصى بها أخصائي باركنسون على وجه التحديد. على رأس القائمة العلاج المضاد للذهان (المعروف أيضًا باسم مضادات الذهان). بمجرد أن يكون هناك قلق بشأن علامات باركنسون الثانوية لهذا النوع من العلاج الدوائي ، يجب استشارة الطبيب الذي وصف العلاج من أجل النظر في تقليل الفحص و / أو التحول إلى علاج واحد. من بين جميع العلاجات الدوائية لنوع مضادات الذهان ، فإن الأدوية التي تسبب أعراضًا أقل لباركنسون هي الكيتيابين (سيروكويل) أو كلوزابين (ليبونيكس). خيار آخر (عندما يتعلق الأمر بمرض باركنسون ثانوي للعلاج بالعقاقير دون تشخيص مرض باركنسون) هو إضافة علاج مضاد للكولين.
بسبب خطر تفاقم الأعراض الحركية والآثار الجانبية الأخرى (النعاس ، ضبابية الفكر) يحاولون قدر الإمكان عدم وصف مثل هذه الأدوية لمرضى باركنسون. في بعض الأحيان يكون هناك تفاقم في الأعراض العقلية (الأرق ونوبات الغضب والهلوسة والأوهام) - وهي ظاهرة تسمى رد الفعل المتناقض. هذه المشكلة أكثر شيوعًا عندما يتعلق الأمر بمرض مشابه لمرض باركنسون يسمى الخرف من نوع جسم ليوي.
هناك أدوية أخرى في قائمة الأدوية يجب توخي الحذر منها بسبب خطر تفاقم أعراض مرض باركنسون: Tetrabenazine (Xenazine) و Metoclopramide (Pramin) و Cinnarizine (Stunarone) و Sulpiride (Modal) و Valproic acid (Valproic acid) Depalept ). تشمل الأدوية الأخرى التي يمكن أن تسبب مرض الثلاسيميا خاصة عندما يتعلق الأمر بمرض باركنسون الأكثر خطورة أو تقدمًا في السن: بريجابالين بريجابالين (ليريكا) ، والحبوب المنومة - باستثناء الميلاتونين الميلاتونين (سيركادين) ، والمهدئات ، ومسكنات الألم مع المواد الأفيونية (بما في ذلك الكوديين ، بيركوسيت) ، ومضادات أدوية الغثيان - باستثناء دومبيريدون (موتيليوم). غالبًا ما يُطلب من مرضى باركنسون الذين يتناولون Rasagaline (Azilect) تجنب الأدوية الأخرى التي تؤثر على جهاز هرمون السيروتونين ، مثل مضادات الاكتئاب SSRI. هذه متلازمة نادرة جدًا ولكنها خطيرة. يُعرَّف بأنه إعداد لنوع مثبطات إنزيم مونوامين أوكسيديز (MAOIs) ، يوجد في الواقع نوعان ، MAOI-A و MAOI-B. المشكلة أكثر شيوعًا مع MAOI-A و Resagelin هو MAOI-B. بشكل أساسي فقط نظري وليس هناك تقارير عن هذه المتلازمة وبالطبع يجب استشارة الطبيب المعالج.
إذا كنت تتناول أحد مضادات الاكتئاب من نوع MAOI-A (على الرغم من عدم استخدامه على نطاق واسع) ، يجب عليك التوقف عن هذا العلاج قبل أسبوعين من بدء العلاج الدوائي الذي يحتوي على ليفودوبا بسبب خطر حدوث ظاهرة خطيرة من ارتفاع ضغط الدم الشديد. بالطبع يجب عليك استشارة طبيبك.
إذا كانت هناك صعوبة في التبول بسبب تضخم البروستاتا ، فيجب أن يكون المرء حذرًا من انخفاض ضغط الدم عند الاستلقاء أو الجلوس ، خاصةً إذا كنت تتلقى علاجًا لحاصرات ألفا أو نُصِحَ بتناولها - مثل Tamsulosin (Omnic). إذا كنت تعاني من سلس البول وتلقيت علاجًا بمضادات الكولين مثل Vezikar و Tobiaz و Detrositol و Spazmax و Novitropen ، فيجب عليك أيضًا استشارة حول هذا الأمر لأنه قد يسبب الارتباك والنسيان وحتى الهلوسة ، وهناك خيار آخر وهو Mirabegron (Betmiga) الذي يساعد أيضًا المثانة عصبية ولكنها تعمل بآلية مختلفة ، لذلك قد يكون أفضل لمرضى باركنسون.
علاجات متقدمة
نصائح
اطلب من الطبيب الذي يعالجك أن يعود ويشرح لك مرة أخرى ما لم تفهمه من كلامه. اكتب أهم الرسائل و / أو تأكد من كتابتها في خطاب موجز. تأكد من وجود شخص آخر في الاجتماع يمكنه المساعدة في طرح الأسئلة المهمة وأيضًا مساعدتك على تذكر ما قيل.
أبلغ طبيبك بكل آثار العلاج ، سواء كانت جيدة أو سيئة. يجب عليك تدوين الأشياء مسبقًا ، حتى لا يتم نسيانها أثناء الزيارة. في كثير من الأحيان هناك توصيات في العلاج بالعقاقير من الزيارة السابقة - من المهم أولاً الإبلاغ عما تم القيام به والتعليق للأفضل أو للأسوأ. تحتاج إلى تحديث جميع التغييرات الطبية منذ الزيارة السابقة - المتعلقة بالمرض وليس ذات الصلة. في بعض الأحيان ستكون هناك أشياء تعتقد أنها ليست ذات صلة وفي الواقع هناك اتصال. حتى في اتجاهي قد تكون هناك أشياء يصعب معرفتها ما إذا كانت مرتبطة بمرض باركنسون أم لا وتحتاج إلى إجراء استفسار في اتجاهات مختلفة بالإضافة إلى (على سبيل المثال ، التعب - تحتاج إلى استبعاد فقر الدم وفقدان الوزن - أنت تحتاج إلى إجراء فحص معدي ، واضطراب في التبول - تحتاج إلى اختبار PSA واختبار المسالك البولية ، وبطء في المشي - تحتاج إلى فحص العظام والمزيد ').
اطلب من طبيبك النصيحة إذا كنت قلقًا بشأن أي جانب من جوانب حياتك قد يتأثر بمرض باركنسون أو أدوية مرض باركنسون التي تتناولها.
احتفظ بمفكرة أو رسم بياني ، عندما تبدأ في استخدام دواء جديد ، أو عندما يكون هناك تغيير في جرعة الأدوية التي تتلقاها. إذا كنت متعبًا أو تشعر بالدوار ، خاصة بعد الاستيقاظ من الاستلقاء أو الجلوس ، فقم بقياس وتسجيل ضغط الدم أثناء الاستلقاء وكذلك الوقوف وإحضار القائمة / الجدول. إذا كان لديك متتبع أعراض أو أداة رقمية أخرى ( ربما يكون Fitbit أو عداد الخطى من ساعتك الذكية أو هاتفك الذكي) ثم أحضر أيضًا إحصاءات من هناك ... قد يكون لديك اتجاه للتحسين إذا تمكنت من الالتزام ببرنامج التمرين و / أو كان التغيير في العلاج مفيدًا.
اذكر كمية وتوقيت تناول الدواء ، ومدة فترات التشغيل / الإيقاف ، أو الحركات اللاإرادية - عند تناول الدواء ، والوقت الذي تشعر فيه بالراحة بعد تناول كل حبة ، وأي شيء غير عادي تشعر به. يمكن أن تكون هذه السجلات مفيدة جدًا لطبيبك عندما يخطط لنظامك الدوائي الجديد.
إذا نسيت تناول جرعة معينة في الوقت المحدد ، فتناولها على الفور بمجرد أن تتذكرها ، ولكن لا تتناول جرعة مضاعفة تحت أي ظرف من الظروف. إذا شعرت بالتفاقم في ذلك اليوم بعد أن نسيت جرعة (وحتى إن لم تكن كذلك) ، فقم بتدوينها لأنها يمكن أن تشير إلى وجود تقلبات في الحركة / الاهتراء.
تأكد من الاحتفاظ بأدويتك بعيدًا عن متناول الأطفال ، وتخزينها في درجة حرارة الغرفة العادية (بين 15 و 25 درجة مئوية) ، ما لم يُكتب خلاف ذلك على الدواء. على سبيل المثال: يجب حفظ الأبومورفين الذي يتم تسويقه في أمبولات زجاجية في الثلاجة ، ولكن من ناحية أخرى ، يجب حفظ الأبومورفين في محاقن أوتوماتيكية في درجة حرارة الغرفة وليس في الثلاجة.
تذكر أن الدوخة غير المتوقعة يمكن أن تكون علامة على انخفاض ضغط الدم. إذا شعرت بدوار أو خفة في الرأس ، خاصة إذا حدث ذلك بعد النهوض من الاستلقاء أو الجلوس ، فمن المستحسن أن يتم فحص ضغط الدم لديك ، في وضعية الجلوس والوقوف. أحضر قائمة القياسات إذا قمت بتوثيق التاريخ والوقت والموقف (الاستلقاء / الجلوس / الوقوف).
تذكر أن الصيادلة يمكنهم أيضًا تقديم المشورة لك ، وكذلك مساعدتك في تحضير الأدوية عند الضرورة. هناك حلول لمساعدتك على تذكر تناول الأدوية المناسبة في الأوقات المناسبة ، من "منخفضة التقنية" مثل صندوق الأدوية الذي يحتوي على علامات ومقصورات لأيام الأسبوع إلى "التكنولوجيا المتقدمة" مثل تطبيقات الهواتف الذكية (مثل خزنة طبية).
لا تفترض أن العلاج الذي تتلقاه أو الجرعة أو توقيت تناول الدواء يجب أن يكون هو نفسه الذي يتلقاه مرضى باركنسون الآخرين.
لا تفترض أنك ستعاني من آثار جانبية خطيرة (أو حتى غير خطيرة) - لن يحدث ذلك! صحيح أنه في بعض الأحيان يكون من المخيف جدًا قراءة قائمة الآثار الجانبية في قائمة الأدوية ، ولكن بالطبع كل ما يظهر لا يحدث دائمًا للجميع ، فهذه أشياء تم الإبلاغ عنها بشكل أساسي أثناء التجربة السريرية وكان هناك رأي معقول علاقة ظرفية للعلاج من تعاطي المخدرات. ميزة معرفة ما يمكن أن يحدث هي أنه يمكن التعرف على الآثار الجانبية بسرعة أكبر. ولكن إذا كان هناك أي شيء يقلقك ، فأبلغ طبيبك بذلك. لاحظ أنه في حالة الاشتباه في حدوث آثار جانبية ، يجب إبلاغ الطبيب المعالج. من العار أن تعاني من آثار جانبية عندما لا تكون هناك فائدة ، وإذا كانت هناك فائدة فعليك اتخاذ قرار ، وأحيانًا تكون مقايضة معينة. انتبه لأي تغيير في الأعراض أو الأعراض الجديدة ، فقد تكون آثارًا جانبية. على سبيل المثال ، هناك أدوية يمكن أن تسبب تورمًا في الساقين وانخفاض ضغط الدم والارتباك والهلوسة وتغيير التحكم في الانفعالات مثل الرغبة في تناول الحلويات وغسيل الأموال وجفاف الفم وغير ذلك. في بعض الأحيان يجب إيقاف العلاج أو تغييره ، ويُنصح دائمًا ببدء وتغيير كل علاج تدريجيًا وبعناية.
لا تقم بإجراء تغييرات كبيرة في جرعة الدواء الخاصة بك بسرعة. التغييرات السريعة للغاية قد تسبب آثارًا جانبية - خاصةً تقليل جرعة الدواء (الموضح أعلاه تحت levodopa ومنبهات الدوبامين). سيقترح الطبيب الذي يعالجك بالتأكيد تجربة أوقات مختلفة للعثور على مجموعة الأدوية التي تناسبك ، مع الحفاظ على الكمية اليومية من الأدوية الموصوفة لك.
مذكرة الطبيب الاستشاري:
من المستحسن إجراء أي تغيير أو تعديل للأدوية ، على أن يتم ذلك ببطء وبعناية لتجنب المضاعفات والآثار الجانبية. في كثير من الأحيان سوف تتلقى من طبيبك خطة لزيادة الجرعة أو تغيير الدواء الذي يستغرق عدة أسابيع للوصول إلى الهدف - بحيث يتم إجراء التغييرات بلطف ويكون هناك وقت كافٍ حتى يعتاد الجسم على التغيير
كاتب المقال ، الدكتور سيمون إسرائيلي كورين ، موظف في شركة Neuroderm Ltd.
هذه المقالة والمحتويات الواردة فيها هي لأغراض إعلامية فقط ولا ينبغي اعتبارها نصيحة طبية أو توصية أو بديلًا عن أي علاج أو توصية لأي منتج أو إعداد. إذا كان لدى القارئ أو أي طرف آخر مشكلة طبية ، فعليه الاتصال بالطبيب للعلاج أو المشورة الطبية.
يجب عدم تجاهل الاستشارة الطبية المتخصصة وعدم تأجيل البحث عن العلاج الطبي أو تأجيله بسبب المعلومات الواردة في هذا المقال. إذا كنت تعتقد أنك في حالة طبية طارئة ، يجب عليك الاتصال على الفور بالطبيب المعالج أو مركز الطوارئ المحلي لتلقي العلاج أو المشورة الطبية.

